葵グループは「子育て中のママさんが働きやすい!」と評判の職場です。
様々な勉強会を勤務時間内に実施し、将来を考えたスキルアップ・キャリアアップを支援します。
やりがいを感じ、楽しくイキイキと働ける職場です。福利厚生・職場環境などの詳細は採用サイトをご覧ください。
看護師
看護助手
臨床工学技士
事務
その他
医療法人葵では、上記のような職種の採用を行なっています。
詳細は右のボタンから採用特設サイトをご覧ください。
透析患者さんの
安心、安全かつ安定をめざした
血液透析をサポート
安全かつ安定した
血液透析をめざして
支援してまいります。
2019年4月に開設した当バスキュラーアクセス血管外科センターでは、透析患者さんのシャント血管を含む、バスキュラーアクセスの診断、治療、管理を一貫して行なっております。
人工透析は生涯にわたり付き合っていかなければならない治療です。安定した血液透析を行なうためには安定したシャント(=バスキュラーアクセス)の存在が欠かせません。当センターでは、専門的知識と高い技術をもつ医師、看護師、放射線技師、臨床工学技士で構成するバスキュラーチームが連携して、透析患者さんの安心、安全かつ安定した血液透析をめざして支援してまいります。バスキュラーアクセスに関してお困りの際はお気軽にご相談ください。
バスキュラーアクセス血管外科センター長
野村 則和
シャントについてのお話
とても分かりやすい解説になっています!
是非読んでください。
バスキュラーアクセス
血管外科センター長
野村 則和
医学博士
一般社団法人日本外科学会認定 外科専門医
三学会構成心臓血管外科専門医認定機構認定 心臓血管外科専門医
臨床研修指導医

医師
松前 秀和
一般社団法人日本外科学会認定 外科専門医
医師
石井 利治
拡大鏡(ルーペ)装着のもとに行ない、細い血管を大きく、はっきりと捉えることによって、繊細かつ正確な血管操作および血管吻合(血管を縫い合わせること)を心掛けています。
手術中の様子
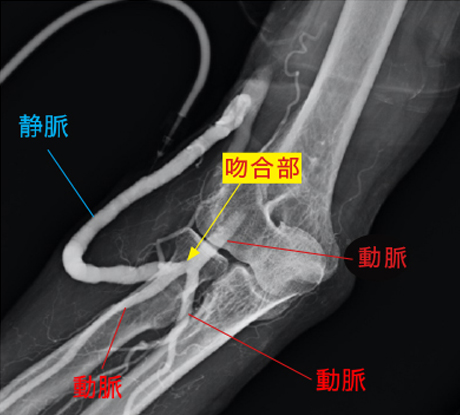
シャント作製術後の血管の様子
(造影検査による)
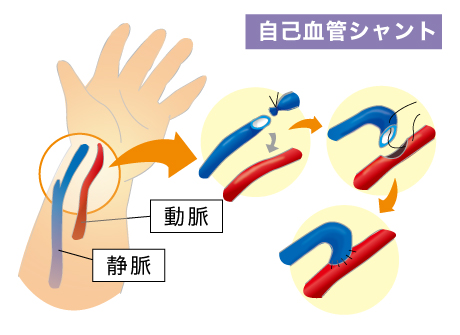
《自己血管内シャント》
ご自身の動脈と静脈を直接縫い合わせることによって作るシャントです。
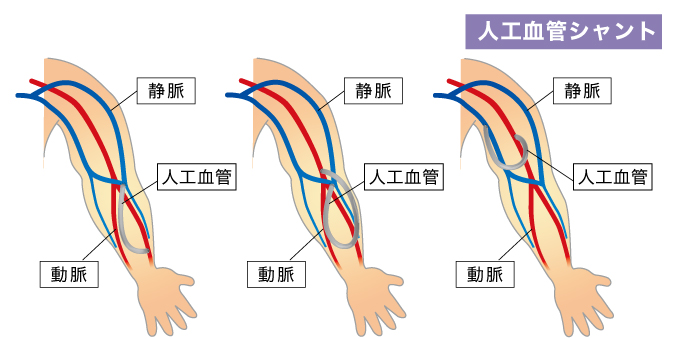
《人工血管内シャント》
人工血管の移植部位はご自身の動脈・静脈の太さや状態によって変わります。
OPE
1.出血
術後に出血、それに伴う皮下血腫(=皮膚の下に血液のかたまりができること)、腫れを生じることがあります。とくに血液の固まりやすさを抑えるくすりを服用中の場合や血液を固める因子である血小板が少ない場合には手術中、術後の出血傾向・止血困難が起きやすくなります。
2.神経障害
血管と神経は近接して走行しており、動脈硬化による炎症や透析時の穿刺、以前の手術の影響により血管と神経が癒着していることがあります。その場合、血管を同定する手術操作により神経が傷み、術後にしびれ・痛み・腕や手指の動かしにくさなどの神経障害が生じることがあります。
3.感染
シャント血管に細菌感染を生じると感染部分に一致した皮膚の発赤・腫れ・痛み・発熱・膿が出現します。とくに人工血管感染の場合には感染した人工血管の抜去手術が必要です。
4.シャント閉塞・狭窄
新たに作製したシャントも高い動脈圧に曝されることや日々繰り返される穿刺に起因する血管傷害によってシャント閉塞や狭窄を来すことがあります。手術や経皮的血管形成術(PTA(=VAIVT))による治療が必要となります。
5.血清腫
人工血管シャントの場合に人工血管から透明な血液成分のみが血管外に漏れでて硬い瘤を作ることがあります。
6.シャント瘤
血管どうしを縫い合わせた箇所などの脆弱な部分が瘤状に膨れ上がったもので、破裂の危険があるため手術による修復が必要です。
7.シャント過剰血流
シャント血管が数珠状に太くなることがあります。心臓の負担が強い場合はシャント血流を制御する手術が必要となります。
8. 静脈高血圧症
シャントへの血流量が多い場合や、シャント血管において心臓側に狭くなった場所が存在すると手先の方に流れた血液が心臓に戻ろうとしても戻れなくなり、手指に血液が停滞してしまいます。その結果手や腕が腫れ、悪化すると痛みやしびれが出て、さらに悪化すると潰瘍ができることもあります。
9. スチール(=盗血)症候群
シャントへ多くの血液が流れる結果、手に供給される血液が減り、手指の冷感、しびれ、痛みがでることがあります。
バスキュラーアクセス血管の狭くなった部位へ、バルーンカテーテルと呼ばれる風船の付いた細いチューブを誘導し、風船を膨らますことによって狭くなった部位を内側から拡張する治療です。
<治療の流れ>

狭くなった箇所
(=狭窄病変)

バルーンカテーテル
(=風船のついた細い
チューブ)を挿入

狭窄病変部位で
バルーンを拡げる

バルーンカテーテル
の拡張後
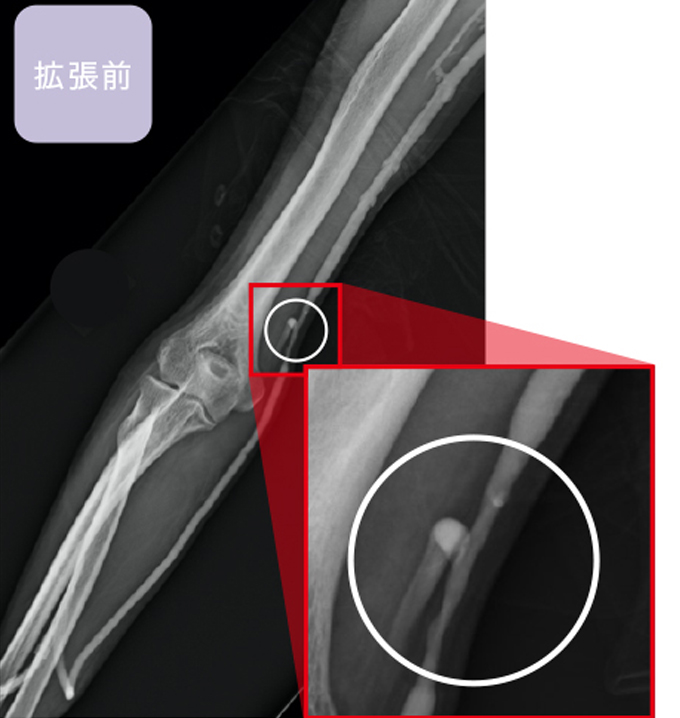
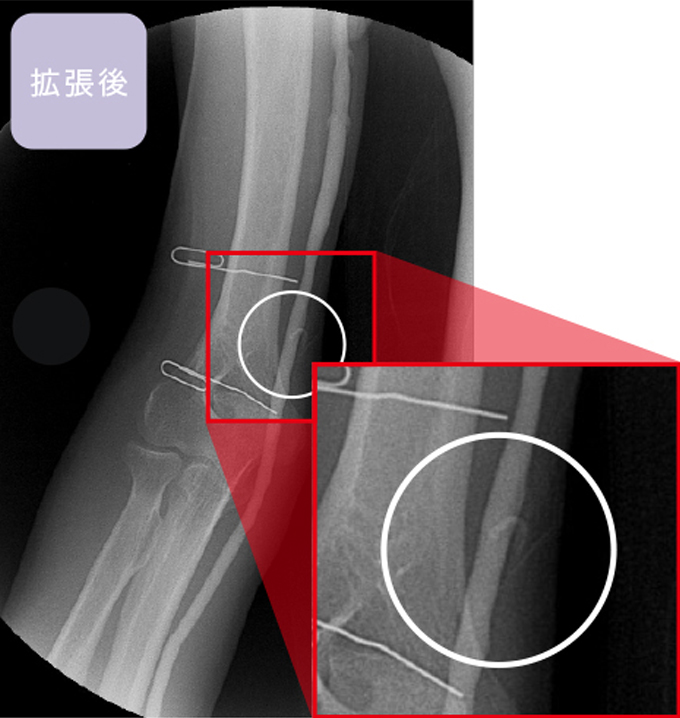
但し、血管の硬さなどの条件によっては十分な効果が得られない場合もあります。
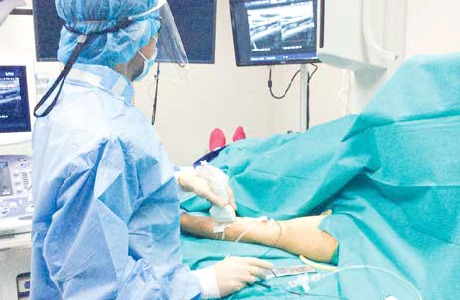
経皮的血管形成手術の様子
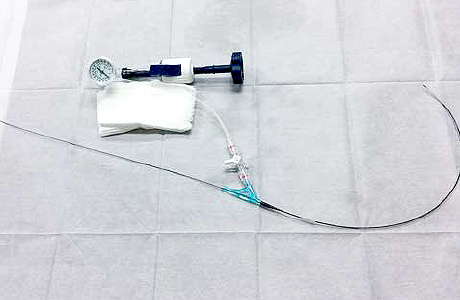
拡張器とバルーンカテーテル
PTA
局所麻酔を行い、血管に針を刺し、その針を介してバルーン(風船)付の細いカテーテルを血管内へ挿入します。狭窄部でそのバルーンを膨らませて圧力を加えることにより血管を拡げます。この一連の操作は、超音波装置もしくは造影剤を使用したX線透視装置を用いて血管の状態を観察しながら行います。治療時間は、状況や治療必要箇所の数により異なりますが、約1時間程度です。
1.血管損傷
血管の脆さ・傷み具合は造影検査や外見からは判断できませんし、個人差もありますので、風船に圧力をかけて行うこの治療では稀に血管に亀裂が生じたり、血管の内側の膜が傷むことがあります。その結果として血管破裂、皮下血腫、急性閉塞が生じることがあり、その場合には、症状に応じて処置(緊急手術あるいは後日手術)が必要になることがあります。
2.随伴血管・神経障害
シャント血管(=静脈)に穿刺する際、併走する動脈、他の静脈、神経に針が当たり、出血やそれに伴う腫れ、痛みやしびれが出現する場合があります。
3.感染
血管穿刺部の感染を生じることもあります。特に人工血管を使用したシャントの方は、感染が皮膚のみでなく人工血管に波及すると、後日、感染した人工血管を除去する手術が必要になることもあります。
4.造影剤アレルギー
造影剤使用の場合、造影剤の副作用が稀に生じることがあります。軽いものでは湿疹、かゆみ、嘔気・嘔吐などですが、重篤な場合は血圧低下、呼吸困難などのショック症状を呈することもあります。
5.併存血管疾患の発症
透析治療を行っている患者さんの多くには、主に動脈硬化症を原因とした併存疾患(心臓疾患、脳血管疾患など)があります。未だ診断されずに隠れている場合と、既に診断されている場合がありますが、このPTA(=VAIVT)治療中に悪化することもあります。
狭窄が高度な場合や石灰化が強い場合にはPTA(=VAIVT)が無効のことがあります。 また根本的治療ではないので、数か月で再狭窄を生じることがあり、その場合は定期的にPTA(=VAIVT)が必要になることがあり、手術を考慮することもあります。
血液透析はほとんどの場合、あらかじめ作製したシャント血管を用いて行いますが、
・動脈硬化によってご自身の血管の石灰化が強い
・すでに腋付近の静脈にシャントのための人工血管が繋いであり、これ以上心臓側へ人工血管を延長して再作製することが困難である
・シャントとして繋ぐことのできる十分な太さの静脈がない
といった場合はシャントの作製が難しくなります。
また、シャントは心臓の負担を増加させるため、心機能の低下した方では血圧低下を招く危険があります。
このような時には、長期型透析用カテーテルを留置して透析を行うこととなります。
右または左側頸部を走行する内頸静脈に針を刺し、そこから血管内へ長期型透析用カテーテルを挿入して、カテーテル先端を上大静脈と右心房との接合部(=心臓の入口)に留置します。カテーテルの血管外部分は皮下を通して同側の前胸部から皮膚外(=体外)へ出します。
1.随伴動脈の穿刺
中心静脈の近くには太い動脈が走行しています。定められた方法により中心静脈を穿刺しますが、血管の解剖学的位置の個人差などから動脈を穿刺してしまうことがあります。その際には、十分に止血します。
2.出血
筋肉、甲状腺など頸部に存在する組織や器官が静脈の前面にあると、静脈穿刺時にこれらを穿通し、出血することがあります。血液の固まりやすさを抑える薬を服用している場合や血小板減少症がある場合には、出血が助長されることや、止血困難に陥ることがあります。
3.不整脈
カテーテルを誘導するためのワイヤーが心臓を刺激し不整脈を生じることがあります。多くの場合は一時的ですが、まれに致死的となることがあります。
4.気胸、血胸
内頸静脈、鎖骨下静脈穿刺の場合、定められた方法で穿刺しても胸腔の真上を血管が走行しているので、肺に針が当たることがあります。穿刺後、レントゲン写真で確認しますが、気胸や血胸を起こしている場合は、胸腔ドレーンの留置などの対策をとります。この合併症は数日経ってから生じることもあります。
5.カテーテルの位置異常
カテーテルの先端が正しい位置よりも深く入ると、不整脈や心臓の障害を起こす危険性があります。穿刺後、レントゲン写真で位置を確認し、深すぎる場合はカテーテルを引き戻します。他の静脈に入っている場合は、穿刺をやり直します。
6.感染症
中心静脈カテーテルの穿刺は清潔に行いますが、体の外と中がカテーテルでつながるため、細菌の侵入が起こって敗血症になることがありえます。その際は、カテーテルを抜去し、抗生物質などで治療します。
7.血栓
中心静脈カテーテルの留置により、カテーテルの周囲に血栓(血のかたまり)ができることがあります。その場合はカテーテルを抜去します。
1.カテーテルが前胸部皮膚から体外に露出し、からだの内外が繋がっているため、シャントよりも感染が起きやすい状態にあります。清潔の保持に心がけて下さい。入浴は腹部より下までに制限されます。
2.カテーテルを引っ張ると、カテーテルの位置が変わり透析に支障をきたす、あるいは断裂する危険があるため、愛護的に扱ってください。
保険適用となります。障がい者医療費受給者証、後期高齢者福祉医療費受給者証をお持ちの方は無料。
| 期間 | 手術 | PTA(VAIVT) |
|---|---|---|
| 2019年4月1日~ 2019年12月31日 |
109 | 334 |
| 2020年1月1日~ 2020年12月31日 |
152 | 528 |
| 2021年1月1日~ 2021年12月31日 |
113 | 593 |
| 2022年1月1日~ 2022年12月31日 |
125 | 475 |
| 2023年1月1日~ 2023年12月31日 |
97 | 487 |
| 2024年1月1日~ 2024年12月31日 |
61 | 585 |
| 合計 | 657 | 3002 |
当施設透析患者数(2022年12月31日時点)
484名(全例血液透析)
腎臓は腰のあたりに左右1個ずつあり、握りこぶしくらいの大きさで、ソラマメ型をしています。血液中の老廃物や過剰な水分をろ過して尿として排泄する臓器、いわゆる『血液ろ過装置』です。この腎臓のはたらきが低下すると血液中に老廃物や水分が蓄積してしまいます。そのため一定以上腎臓のはたらきが低下した場合に人工透析が必要となります。
人工透析には、体外循環回路をとおして血液をいったん体外へ抜き出し、透析膜を介して血液を浄化したのち再び血液を体へ戻す『血液透析』と、おなかに留置したチューブからおなかの中へ透析液を注入し、胃や腸を包んでいる腹膜のろ過のはたらきを利用することで血液中の老廃物や過剰な水分を浄化する『腹膜透析』がありますが、一般的に人工透析といった場合、血液透析を指します。
血液透析を行うためには血管に針を刺して血液を抜き出しますが、血管には「動脈」と「静脈」があります。

「動脈」は心臓から拍出されからだの隅々まで血液を供給する血管であり、普段測定する血圧はすなわち動脈の圧力(=動脈圧)で、健康な成人であれば最高血圧が90mmHg~130mmHg、高血圧の人では140mmHg以上のこともあります。動脈には高い圧力が加わっていますので動脈の壁はしっかりとした3層構造となっており、弾力性にも富んでいます。さらにケガによって容易に傷つかないように比較的皮膚から離れたからだの深い場所を走っています。
一方、「静脈」はからだの隅々へ行った血液を心臓に戻す血管です。からだの隅々を通ったあとなので心臓が拍出した勢いはなく、静脈の圧力(=静脈圧)は4mmHg~7mmHgです。このように静脈には低い圧力しか加わっていないため壁は非常に薄くなっています。静脈は皮膚のすぐ下でからだの表面近くを走っているので採血や点滴に利用できます。
人工透析の際に血液を取り出すために針を刺す血管も「静脈」です。しかし、静脈は先にご説明したように、圧力が低いため全身の血液を取り出し、浄化するには膨大な時間がかかってしまいます。血液浄化、すなわち人工透析をより短時間で済ませるには勢いのある動脈からの血液を取り出す必要があります。しかし、動脈はからだの深い位置にあり、近くには神経もあるため動脈に直接針を刺すことは難しく、危険です。
そこで、人工透析を行うには、勢いのある動脈の血液がからだの表面にあり針を刺すことが容易な静脈に流れるようするしくみを作る必要があります。このしくみを『シャント』、最近では『バスキュラーアクセス』といいます。
つまり、人工透析を始める前には「動脈」と「静脈」を繋ぎ合わせるシャント手術が必要です。
このシャントには、ご自身の動脈と静脈を繋ぎ合わせる自己血管シャントと人工血管を使用した人工血管シャントがあります。動脈と繋ぎ合わせるのに十分な太さの静脈がない方や、十分な太さの静脈であっても皮下脂肪が厚くそれに埋もれて針を刺すことが難しい方の場合には、人工血管を使用します。
手術に耐えて作ったシャントですが残念ながら一度作ったシャントで一生透析できる方は非常に少ないです。一生のあいだに何度も手術を含めたシャントの治療を行わなければならないことが稀ではありません。
シャント血管には常に負担がかかっているため早かれ遅かれ血管にダメージが生じます。このことがシャントを長持ちしにくくしています。シャント血管にダメージが生じるのはいくつかの原因が絡みあっています。
透析のたびにシャント血管に穿刺、すなわち針を刺します。血管に針を刺すと血管の壁には穴が開きます。空いた穴は圧迫によって止血が得られますが、血液中の血液を固める成分があいた穴に栓を作ることで穴が塞がります。この栓で塞がった血管の壁の部分は本来の滑らかな血管の壁とは異なるため、血管の内面に凹凸ができます。これが日常的に繰り返されることによって、血管の内面の滑らかさが損なわれ、凹凸が進み、狭い箇所ができます。
「血管とシャント」の項で説明したように、静脈には本来4mmHg~7mmHgの血圧しか加わっておらず壁が非常に薄くなっていますが、シャント化された静脈には動脈からの血液が流れるため、薄い静脈の壁に最高血圧で100mmHg以上の血圧が加わることとなります。
静脈の壁に圧のストレスが慢性的に加わったその結果、場所によっては静脈の壁が、分厚くなり、硬くなります。これにより静脈に狭い箇所(=狭窄)ができます。あるいは、シャント化された静脈壁に常に高い圧力が加わることによって、静脈壁が過剰に膨らみ、瘤(=こぶ)となる場合もあります。
透析を行うと血液中の過剰な水分が除去されます。つまり、透析直後は透析直前と比べ血液が濃くなり、血液の粘性が高まっています。要するに、透析前と比べると透析後は血液がドロドロの傾向にあるということです。血液がドロドロになると、血管内の狭くなった箇所では血液が付着しやすくなり、血管の狭さをさらに悪化させることにつながります。また、血液中の水分の除去により透析中から血圧が低下する方もよくみられます。血圧の低下はシャントの血流を少なくするためシャント血管の狭い箇所では血液が付着しやすくなります。

人工透析が必要となる患者さんのなかでそのきっかけとなる病気として最も多いのは糖尿病です。また、高齢化に伴い高血圧によって腎臓のはたらきが悪くなり人工透析が必要となる方も増えています。さらに、糖尿病や高血圧の方は、脂質異常症(=高脂血症)を併発しておられる方も多くみられます。糖尿病、高血圧、脂質異常症はいずれも動脈硬化の進行を速めます。動脈硬化が進めば、シャントへの血流も悪くなり人工透析時の血流確保が困難となるばかりでなく、狭くなったシャント血管がさらに狭くなることを助長し、シャント血管が閉塞する原因にもなります。
正常なからだには本来存在しないシャントという血液の流れを人為的に作ったこと、さらにそこへ針を刺すという行為によりさまざまなトラブル、すなわち合併症が生じる可能性を秘めています。
前項で挙げた理由によりシャント血管は常に狭くなる可能性を秘めておりそれが進行する、あるいは透析による除水や脱水による血液の粘度の高まる、血圧が低下する、ことなどが契機となりシャントが閉塞します。シャント閉塞をきたすと直ちに人工透析が不可能となるため速やかにシャントを再開通させる必要があります。
その方法としては、手術によってシャント血管を一部切開し、バルーンカテーテルと呼ばれる風船のついた細いチューブを用いてシャント血管内に充満した血液のかたまり(=血栓)を取り除く観血的血栓除去術と、充満した血液のかたまり(=血栓)の中に血栓溶解剤を注入し軟らかくなった血栓をシャント血管内に留置したカテーテルを通じて吸い出す血栓溶解療法+経皮的経過案血栓吸引療法があります。

シャント血管は常に狭くなる可能性があります。狭くなった箇所があるにもかかわらず何もせずに放置しておくと、その部分はさらに狭くなってしまいます。シャント血管へ血液を供給する動脈側に狭い箇所があれば人工透析時に血流が取れなくなります。逆にシャント血管の血液が心臓へ還っていく静脈側に狭い箇所があれば、浄化した血液が心臓へ還ることができず、動脈側へ逆流し再び浄化回路へ出てしまい透析効率が悪くなります。いずれの場合にも人工透析に支障をきたすこととなります。
狭い箇所がみつかった場合、症状の有無にかかわらずバルーンカテーテルと呼ばれる風船のついた細いチューブを用いた経皮的血管拡張術(PTA)(最近では、バスキュラーアクセス血管内治療(VAIVT)とも呼ばれます)で治療します。シャント血管に透析の針の太さ程度の針を刺し、そこから血管内に風船のついた細いチューブを挿入します。このバルーンカテーテルをシャント血管の狭くなった箇所に送り込み、そこで風船を膨らますことで狭くなった血管を拡げる治療です。血管拡張術は痛みを伴う治療ですが、怖がって放置しておくとシャント血管の狭さが進行してしまいます。一般的には血管の狭さが進行するほど血管拡張時の痛みは強く、血管を拡げたときに血管が損傷する危険も高くなるため、シャント血管に狭い箇所が発見され次第、血管拡張治療を行うことが推奨されます。
シャント狭窄治療の第一選択は経皮的血管拡張術(PTA)ですが、短期間にシャント狭窄を繰り返す場合(具体的には3ヵ月未満)やシャント閉塞を繰り返す場合にはシャント再作製手術の適応となります。
血管の縫い合わせた箇所が動脈硬化の進行により弾力性が損なわれ脆弱となる、毎回の透析時の穿刺によって血管壁が脆弱となる、狭くなった箇所の動脈側のシャント血管に強い圧力が加わる、不十分な止血、といったことが原因となりシャント血管が瘤状膨れた状態をシャント瘤といいます。
短期間のうちに急速に大きくなる瘤、皮膚に赤みや光沢がある瘤、感染(=化膿)している瘤、大きさが3cm以上の大きさの瘤、痛みを伴う瘤は破裂の危険があるため手術が必要です。
シャント瘤の手術は、① 瘤の切除、② 動脈と静脈とのつなぎ目(=吻合部)にできた瘤の場合は動脈再建、③ シャント再作製、を行います。
穿刺部やシャント血管走行部皮膚の小さな傷からシャント血管に細菌感染をした状態で、感染部には赤み、腫れ、痛み、熱感を生じます。
感染が小範囲に限局している場合には抗生物質による治療で改善することもありますが、感染がシャント血管に広範囲に拡がったものでは重症化すると敗血症(=菌血症)に移行する危険もあり、感染したシャント血管を抜去しシャント再作製手術が必要となります。

シャントは動脈と静脈とを繋ぎ合わせるため動脈血は吻合部の末梢動脈への流れよりも、吻合部を通って静脈、すなわちシャント血管への流れの方が多くなりやすい傾向があります。
糖尿病、高血圧、加齢などによる強い動脈硬化のため手指の動脈が細く血液が流れにくい場合やシャント血管に過剰に血液が流れる場合、手指への血流がシャントへ盗血(=スチール)され、手指の虚血が生じます。その程度により症状は異なり、軽度であれば手指の冷感、しびれ、中等度では感覚障害、運動麻痺、高度になると痛み、皮膚変色、壊死に至る場合もあります。
症状から診断はつきますが、血流状態の評価には、超音波検査、サーモグラフィー、皮膚組織還流圧測定、血管造影検査などを組み合わせて行います。
軽症の場合は保温、血管拡張剤、鎮痛薬による治療を行いますが、重症の場合にはシャント血流制御手術やシャント離断手術が必要となります。
シャント血管(=静脈)の狭窄や閉塞によってシャント血が逆行性に末梢側の流れる、あるいは血液が停滞(=うっ血)する結果、むくみ、腫れ、皮静脈の拡張といった症状がでます。うっ血が強いと痛みを伴うこともあります。
シャント血流が過剰なためにシャント血液を還す静脈が相対的に狭くなりうっ血する場合にも生じます。
原因がシャント静脈の狭窄または閉塞の場合、PTAや手術による病変の解除ですが、うっ血症状が高度な場合にはシャントを閉鎖する必要があります。一方、シャント血流が過剰な場合にはシャント血流を制御する手術(絞扼術または人工血管置換術)が必要となります。

自動車が突然動かなくなることがないよう定期点検を行い、不具合があれば部品を交換するように、一生にわたり行っていく人工透析をより安定して行うにはシャント血管も定期的にメンテナンス(=維持、管理)していく必要があります。
具体的には、定期的に造影検査や超音波(=エコー)検査によりシャント血管の状態を確認します。当院では、狭い箇所がある場合には3か月毎、ない場合には6か月から1年毎を目安に検査を行います。
検査により狭い箇所がみつかった場合、症状の有無にかかわらずバルーンカテーテルを用いた経皮的血管拡張術(PTA)を行いますが、十分な効果が得られず短期間に再狭窄や閉塞を繰り返す場合にはそれまでの動脈と静脈とを繋いだ箇所よりも心臓に近いほうでシャントを作り直すシャント再作製手術が必要になります。人工透析患者さんのほとんどの方は、両腕の動脈と静脈でつくったシャント血管で一生の人工透析を行わなければなりません。そのため安易に手術でシャントを作り直すのではなく、現在あるシャントを大切に使っていくことが肝要です。
当院では、医師、手術・PTA専任看護師、放射線技師、臨床工学技士が協力してシャント血管のメンテナンスを行っています。日々の人工透析にとどまらず、人工透析の基盤となるシャント血管のメンテナンスも合わせて行うことで、生涯にわたる透析治療が少しでも安心して続けていただけるよう支援していきます。
ご自身でも気をつけていただくことでシャントのトラブルの防止や早期に発見につながります。
シャントのある腕にケガをすると、シャント感染に至る場合あります。シャント血管に感染が起きると、容易に血液中に細菌が入り込み、高熱を伴う敗血症に移行してしまうと生命の危険に晒される場合があります。とくに人工血管はご自身の血管よりも感染に弱いため一度感染が起きると再手術が必要になる場合が多くなります。感染を防ぐためにはシャントのある腕を清潔に保ち、ケガには十分注意しましょう。

シャントの部分が露出していると、物と接触する機会が増え、ケガの危険が高くなります。小さなケガでも感染の危険がありますし、大きなケガでは大出血の危険がありますので、夏場でも薄手の長袖でシャントの保護に努めましょう。
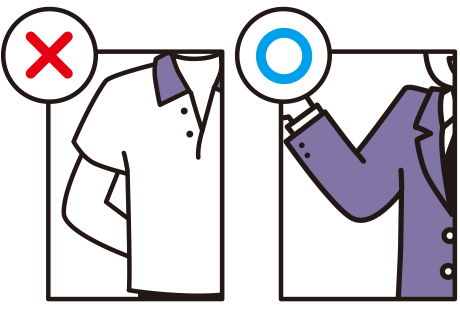
知らず知らずのうちに腕枕で眠ってしまうことがありますが、シャントのある腕で腕枕をすると長時間血管が折れ曲がりシャントが閉塞する原因となります。シャントのある腕に手さげ鞄をぶら下げることも、シャント血管を圧迫してシャント閉塞の原因となります。

聴診器で日々シャントの音を確認してください。以前と比べて音が小さくなってきた、ヒューヒューと高い音がするようになってきた、という場合はシャントに狭い箇所ができている可能性がありますので透析時にスタッフにお知らせください。

葵グループは「子育て中のママさんが働きやすい!」と評判の職場です。
様々な勉強会を勤務時間内に実施し、将来を考えたスキルアップ・キャリアアップを支援します。
やりがいを感じ、楽しくイキイキと働ける職場です。福利厚生・職場環境などの詳細は採用サイトをご覧ください。
看護師
看護助手
臨床工学技士
事務
その他
医療法人葵では、上記のような職種の採用を行なっています。
詳細は右のボタンから採用特設サイトをご覧ください。
 TOP
TOP